Réaction anaphylactique à une perfusion d’acide tranexamique chez un enfant de six ans : à propos d’un cas | Journal international de médecine d’urgence

Une patiente de 6 ans, résidant en Iran, présentant des antécédents médicaux connus de fente labiale et palatine unilatérale depuis la naissance, a été admise à l’hôpital pour enfants Imam Hossein, affilié à l’Université des sciences médicales d’Ispahan, à Ispahan, en Iran, pour un traitement unilatéral électif. chirurgie de réparation des fentes labiales et palatines. Le dossier médical du patient indiquait une taille de 115 cm et un poids de 20 kg au moment de l’hospitalisation. La patiente a été accouchée par césarienne (CS) en raison de l’accouchement antérieur par CS. Des investigations antérieures avaient révélé la présence d’une cardiopathie congénitale, en particulier d’une petite communication interauriculaire (TSA) et d’une persistance du canal artériel (PDA), confirmée par échocardiographie. De plus, le patient souffrait d’une perte auditive neuronale sensorielle (SNHL) et utilisait des appareils auditifs. Elle présentait un langage normal et ne présentait aucun signe de retard de développement.
Le patient avait déjà subi plusieurs interventions chirurgicales de réparation de fentes labiales et palatines, la première intervention ayant été réalisée à l’âge de 20 jours. L’opération la plus récente a eu lieu un an avant son admission dans notre hôpital. Il n’y avait aucune information concernant la réception de TXA pendant/après les chirurgies précédentes. La famille du patient n’a signalé aucune complication postopératoire ni effet secondaire associé à ces interventions chirurgicales. De plus, dans son dossier médical, aucune information sur les allergies ou l’asthme n’était signalée. Lors de son admission dans notre hôpital, le patient a subi une intervention chirurgicale impliquant la pose d’un lambeau buccinateur unilatéral ainsi que la reprise d’une chéiloplastie unilatérale et d’une rhinoplastie primaire.
Le lendemain de l’intervention chirurgicale, le patient présentait des signes vitaux normaux et n’a signalé aucune plainte postopératoire. Cependant, en raison de la persistance de sécrétions sanglantes du nasopharynx, le TXA intraveineux à la dose de 10 mg/kg–1 a été administré pendant une minute. Le patient avait également reçu une dose de TXA la veille lors de l’intervention chirurgicale, sans présenter de complications. Avant la deuxième administration de TXA, le patient n’a reçu aucun autre médicament ni transfusion de sang/produits sanguins. Peu de temps après la deuxième perfusion de TXA (\(\environ\) 2-3 minutes), le patient a ressenti une détresse respiratoire, la saturation en oxygène chutant à 83 % dans l’air ambiant. À l’examen respiratoire, une rétraction suprasternale et une auscultation du poumon stridor ont été observées. Les signes vitaux du patient indiquaient une tension artérielle (TA) de 70/33 mmHg, une pression artérielle moyenne (MAP) de 40 mmHg, un pouls de 178 battements par minute et une fréquence respiratoire de 47 par minute. Un examen neurologique a révélé une somnolence et une diminution du niveau de conscience. La patiente a répondu aux stimuli douloureux en ouvrant les yeux et en grimaçant. Des rougeurs généralisées et un érythème ont été observés dans les membres supérieurs et inférieurs, ainsi que sur le visage (Fig. 1). Les extrémités étaient chaudes, avec un temps de remplissage capillaire (CRT) d’une seconde. Le patient a présenté des symptômes gastro-intestinaux, notamment des vomissements. La mère du patient et l’infirmière ont noté que des bouffées vasomotrices et d’autres symptômes sont apparus peu de temps après l’administration du TXA.
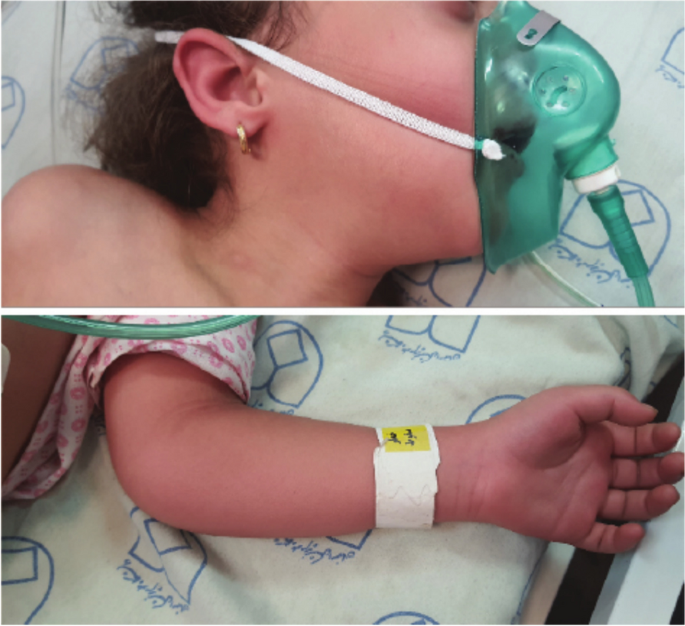
Le patient présente des bouffées vasomotrices généralisées
Sur la base des signes et symptômes du patient, un choc anaphylactique dû à la perfusion de TXA a été suspecté. Cela nous a conduit à l’administration immédiate d’épinéphrine intramusculaire (IM) à la dose de 0,01 mgkg–1 selon les lignes directrices avancées en matière de réanimation pédiatrique (PALS) [5]. Parallèlement, le patient a reçu 10 L d’oxygène via un simple masque facial et 20 mLkg–1 de liquide cristalloïde intraveineux. Suite à la première dose d’épinéphrine, le patient a montré une légère amélioration de sa vigilance, avec une tension artérielle de 67/34 mmHg et un faible pouls distal palpable. Ensuite, la méthylprednisolone a été administrée à la dose de 1 mgkg–1avec 10 mLkg supplémentaires–1 de solution saline normale. Cinq minutes plus tard, une deuxième dose d’épinéphrine IM a été injectée dans la cuisse latérale opposée. Le patient a reçu un total de trois doses d’épinéphrine, administrées toutes les 5 minutes. Après la troisième dose, la patiente a repris conscience, a ouvert les yeux et a commencé à parler. Les signes vitaux indiquaient une TA de 93/68 mmHg, avec un pouls distal normal. Les bouffées vasomotrices ont progressivement diminué et résolu, et le stridor s’est amélioré. Par la suite, le patient a été placé sous traitement d’appoint à base de méthylprednisolone et de chlorphéniramine. Notre hôpital ne disposant pas de l’équipement nécessaire, le taux sérique aigu de tryptase n’a pas été mesuré chez notre patient. Elle a été étroitement surveillée pendant 24 heures à l’unité de soins intensifs pédiatriques (USIP) avant de sortir avec un état général stable. Il a été conseillé au patient de subir un suivi immunologique.
Trois mois après sa sortie, le patient a subi des tests cutanés pour confirmer une réaction d’hypersensibilité médiée par les immunoglobulines E (médiation IgE) avec les résultats suivants : 1- un test cutané (SPT) sans dilution a donné un résultat négatif. Dans ce test, l’histamine (en tant que contrôle positif) a produit une papule de 5 mm, une solution saline normale (en tant que contrôle négatif) n’a produit aucune papule et le TXA a entraîné une papule de 2 mm, qui a été considérée comme négative. Un test intradermique (IDT) avec une concentration de TXA de 2 mgmL–1 a présenté une réaction positive au TXA (une papule d’un diamètre de 5 mm a été observée). La concentration de TXA pour l’IDT a été sélectionnée sur la base des valeurs de concentration non irritantes rapportées dans les études précédentes. [6].



